Mitralklappeninsuffizienz
Ursachen der Mitralklappeninsuffizienz
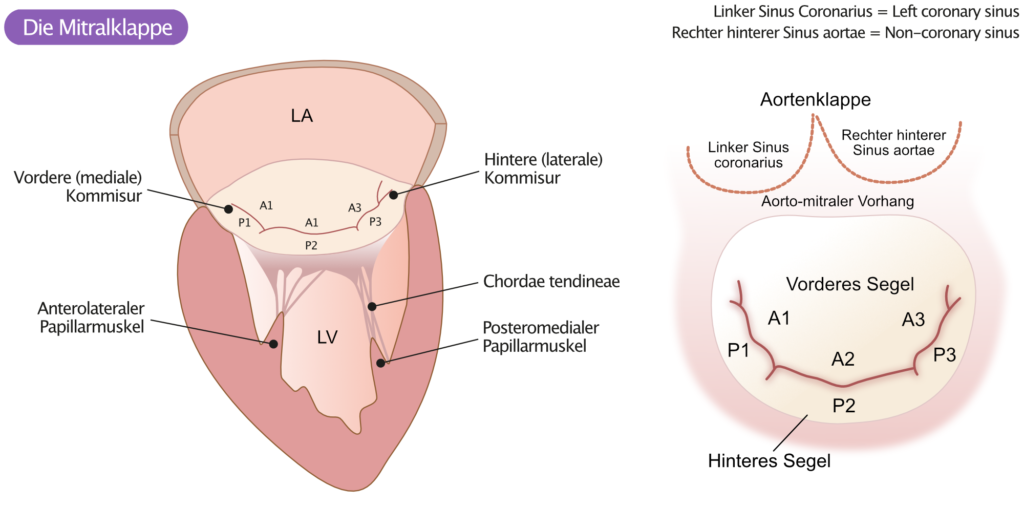
Die häufigste Ursache der Mitralklappeninsuffizienz in Ländern mit hohem Einkommen ist die altersbedingte Degeneration des Klappenapparates. Die altersbedingte Degeneration betrifft 2% der Bevölkerung und führt zu einem fortschreitenden Prolaps der Klappensegel (Abbildung 1). Die rheumatische Herzerkrankung ist die Hauptursache der Mitralklappeninsuffizienz in Ländern mit niedrigem und mittlerem Einkommen. Die rheumatische Herzerkrankung führt typischerweise zu einer Verdickung der Klappensegel, eine Mitralklappenstenose besteht oft gleichzeitig.
Die idiopathische Degeneration (Barlow-Krankheit), Degenerationen im Zusammenhang mit Bindegewebserkrankungen (Marfan-Syndrom, Ehlers-Danlos-Syndrom) und Osteogenesis imperfecta verursachen typischerweise einen Prolaps des posterioren Segels (P2, Abbildung 1).
Eine Myokardischämie, die die Papillarmuskulatur oder das damit verbundene Myokard betrifft, kann zu einem Mitralprolaps und damit zu einer Insuffizienz führen. Eine Ischämie manifestiert sich durch eine Myokardakinesie oder -dyskinesie, die die Funktion der Papillarmuskeln beeinträchtigt. Ein Infarkt in der Papillarmuskulatur oder damit verbundenem Myokard kann darüber hinaus auch zu einem Mitralprolaps führen. Bei einem ausgedehnten Myokardinfarkt kann es zu einer Papillarmuskelruptur kommen. Das Risiko einer Ruptur ist für den posteromedialen Papillarmuskel größer, da dieser von nur einer Koronararterie mit Blut versorgt wird (siehe Koronararterien).
Eine chronische Myokardischämie kann auch zu einer linksventrikulären Dilatation führten, was als ischämische Kardiomyopathie bezeichnet wird. Die ventrikuläre Dilatation führt zu eine Dilatation des Mitralannulus und einem zunehmenden Abstand zwischen Papillarmuskel und Mitralannulus. Beides trägt zu einer Klappeninsuffizienz bei. Tabelle 1 zeigt die häufigsten Ursachen der Mitralklappeninsuffizienz.
| Tabelle 1. Ursachen der Mitralklappeninsuffizienz |
| Degeneration, Prolaps |
| DCM (dilatative Kardiomyopathie) |
| Ischämische Herzkrankheit (koronare Herzkrankheit) |
| Rheumatische Klappenerkrankung |
| Endokarditis |
| Angeborene Mitralklappeninsuffizienz |
| Amyloidose |
| SLE |
| Hypertrophe obstruktive Kardiomyopathie (HOCM) |
| Ruptur des Papillarmuskels |
| Riss der Chordae tendineae |
Akute Mitralklappeninsuffizienz
Die akute Mitralklappeninsuffizienz ist relativ selten. Die häufigsten Ursachen sind wie folgt:
- Endokarditis
- Papillarmuskelruptur (Komplikation eines akuten Myokardinfarktes)
- Riss der Chordae tendineae
Eine akuter Blutrückfluss in den linken Vorhof führt zu einer plötzlichen Volumen- und Druckbelastung, was zu einem erhöhten Druck im linken Vorhof (engl. left atrial pressure, LAP) führt. Der linksventrikuläre enddiastolische Druck (engl. left ventricular end-diastolic pressure, LVEDP) steigt jedoch ebenfalls an, da ein Teil des Blutes, das eigentlich in die Aorta ausgestoßen werden sollte, zurück in den linken Vorhof fließt. Von dort fließt es zurück in die linke Kammer und steigert dort die Volumenbelastung. Daher führt eine akute Insuffizienz zu einem plötzlichen Anstieg der Vorlast, dem der Ventrikel durch Erhöhung der Herzfrequenz und des Schlagvolumens entgegenwirkt. Die Kompensationsmechanismen können den Zustand vielleicht vorübergehend lindern, aber der erhöhte Druck im linken Vorhof überträgt sich schnell in den Lungenkreislauf und verursacht ein Lungenödem. Wenn eine linksventrikuläre Erschöpfung eintritt, führt dies zu einem verminderten Herzzeitvolumen, einer damit einhergehender Hypotonie und eventuell zu einem kardiogenen Schock.
Chronische Mitralklappeninsuffizienz
Eine chronische Mitralklappeninsuffizienz verursacht graduell eine Volumen- und Druckbelastung, so dass der LVEDP und LAP langsam ansteigen. Dies führt zu einer kompensatorischen Dilatation der Kammern. Der Mechanismus, der der ventrikulären und atrialen Dilatation zugrunde liegt, kann anhand des Laplace-Gesetzes erläutert werden. Dies besagt, dass ein erhöhter Druck zu erhöhter Wandspannung führt, die durch ventrikuläre Hypertrophie und Dilatation vermindert werden kann:
Wandspannung = (DruckLV × RadiusLV) / (2 × WDLV)
LV = linker Ventrikel; WD = Wanddicke
Das Gesetz von Laplace zeigt, dass die Wandspannung durch zunehmende Wanddicke reduziert werden kann, was der Entwicklung einer Hypertrophie entspricht. Der Ventrikel dilatiert sich ebenfalls, was die Volumenüberlastung reduziert.
Gemäß dem Frank-Starling-Mechanismus steigt das Schlagvolumen, um den Anstieg der Vorlast zu bewältigen. Schlagvolumina können in den frühen Stadien einer Mitralklappeninsuffizienz hochnormal sein. Eine anhaltende Dilatation führt jedoch zu einem sukzessiven Anstieg der Insuffizienz und damit zu einer Verschlechterung der ventrikulären Funktion. Eine kontraktile Dysfunktion tritt ein, was zu einer reduzierten linksventrikulären Ejektionsfraktion führt. Letztendlich führt eine Mitralklappeninsuffizienz zu pulmonaler Hypertonie, Lungenödem und einer systolischen Herzinsuffizienz.
Eine chronische Mitralklappeninsuffizienz verursacht letztendlich eine pulmonale Hypertonie, Lungenödeme und eine systolische Herzinsuffizienz.
Echokardiographische Beurteilung der Mitralklappeninsuffizienz
Schlüsselpunkte bei der 2D-Beurteilung
- Beurteilung der Segel, Chordae tendineae, Papillarmuskeln
- Sind alle Strukturen sichtbar und intakt?
- Verkalkungen?
- Risse der Papillarmuskeln oder Chordae Tendineae?
- Vegetationen?
- Beurteilung des linken Ventrikels:
- Struktur (Dimensionen) und Funktion?
- Beurteilung des linken Vorhofs:
- Vorhofdimension?
- Beurteilung des Mitralannulus:
- Dilatierter Mitralannulus? Verkalkungen?
- Prolaps: Wenn sich die Klappe >1 mm (während der Systole) in den Vorhof wölbt, besteht ein Prolaps
- Ein Prolaps des hinteren Segels führt zu einem nach vorne gerichteten Insuffizienzjet
- Ein Prolaps des vorderen Segels führt zu einem nach hinten gerichteten Insuffizienzjet
- Eine linksventrikuläre Dilatation führt dazu, dass die Papillarmuskeln weiter vom Mitralannulus entfernt sind. Dies beeinträchtigt die Koaptation der Segel, was im Ultraschallbild als Tenting (zeltförmige Stellung der Klappensegel) ersichtlich ist. Das Tenting wird quantifiziert, indem die Höhe von der Klappenebene bis zur Spitze gemessen wird, wo sich die Klappensegel treffen
- Flail leaflets: gerissene oder verlängerte Chordae führen dazu, dass die Segel zurück in den linken Vorhof schwingen
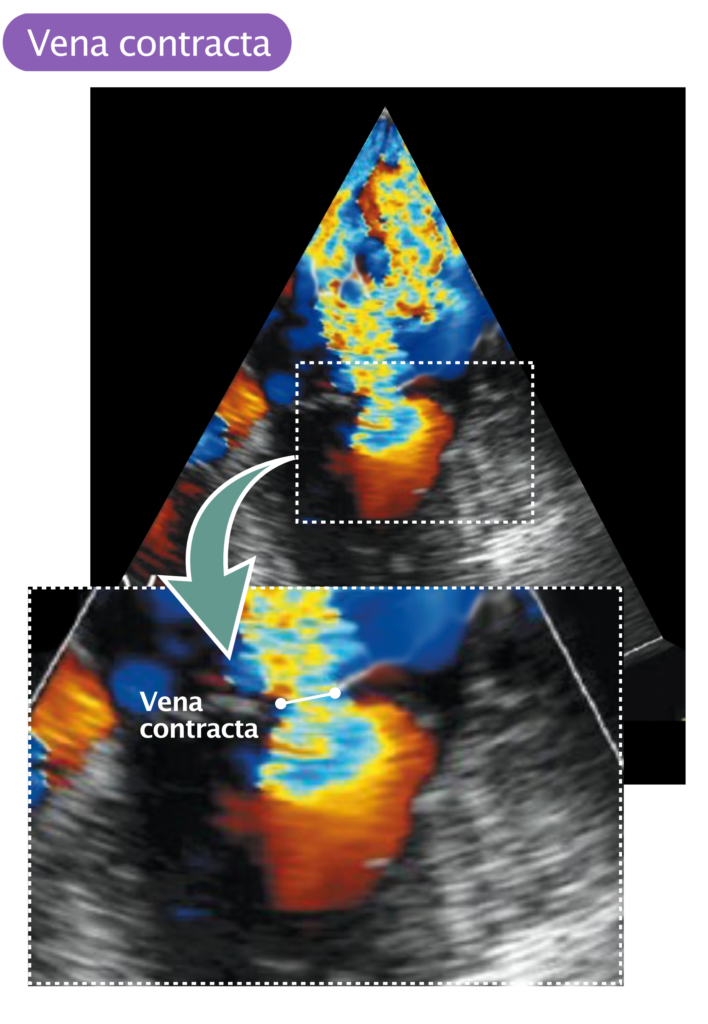
Vena contracta
Die Vena contracta ist der schmalste Teil des Insuffizienzjets und spiegelt die Regurgitationsfläche wider. Die Messung wird im parasternalen Langachsenschnitt mit durch Zoom vergrößerten Klappen erfasst. Der Grad der Insuffizienz kann anhand des Durchmessers der Vena Contracta wie folgt abgeschätzt werden:
- Vena contracta <3 mm: leichte Insuffizienz
- Vena contracta >7 mm: schwere Insuffizienz
Die Vena contracta kann verwendet werden, um den Schweregrad der Insuffizienz abzuschätzen, wenn die Öffnung (Regurgitationsfläche) kreisförmig ist. Der in mehreren Schnittebenen gemessene Mittelwert der Vena contracta kann verwendet werden, wenn sich die Messwerte zwischen den Schnittebenen unterscheiden.
PISA (Proximal Isovelocity Surface Area)
Mithilfe von PISA (proximal isovelocity surface area) kann man die Fläche und das Volumen der Insuffizienz berechnen. Die Messung wird im apikalen Vierkammerblick mit durch Zoom vergrößerter Klappenfläche durchgeführt. Der Farbdoppler wird verwendet, um die Vena contracta, PISA und den Jet zu visualisieren. Die Grundlinie wird eingestellt (zwischen 14 cm/s und 40 cm/s), bis die PISA die Form eines Halbkreises annimmt. Der größte PISA-Radius während der Systole wird gemessen. Die maximale Geschwindigkeit und VTI über der Mitralklappe werden mit kontinuierlichem Doppler gemessen. Die Regurgitationsfläche wird nach folgender Formel berechnet:
EROA = 2 × 𝛑 × rPISA2 × valiasing / vmax MI Jet
EROA = effective regurgitant orifice area; MI = Mitralklappeninsuffizienz.
Berechnung des Regurgitationsvolumen
Das Regurgitationsvolumen (Vregurg) kann mit den folgenden drei Methoden berechnet werden.
Methode 1: Pulsed-wave-Doppler
Der gepulste Doppler kann das Regurgitationsvolumen (in Milliliter, ml) abschätzen, indem er die Differenz zwischen transaortalem Flussvolumen (Vaorta) und dem transmitralen Flussvolumen (Vmitral) gemäß der folgenden Formel berechnet:
Vregurg = Vmitral – Vaorta
Das transaortale und transmitrale Flussvolumen werden unter Verwendung der jeweiligen Klappenfläche und des VTI (gepulster Doppler) berechnet:
Vaorta = FlächeLVOT x VTILVOT
Vmitral = Flächemitral x VTImitral
Diese Methode ist bei schwerer Aorteninsuffizienz nicht anwendbar. In den meisten Fällen ist es jedoch ausreichend, das Verhältnis von VTImitral und VTILVOT zu verwenden:
VTImitral / VTILVOT
Dies ist das Verhältnis von Mitralzufluss und Blutfluss über der Aorta. Ein Verhältnis von >1,4 deutet stark auf eine schwere Insuffizienz hin. Ein Verhältnis von <1,0 deutet auf eine leichtgradige Insuffizienz hin.
Methode 2: Unterschied im Schlagvolumen
Das Schlagvolumen kann mit der modifizierten Simpson-Methode abgeschätzt werden:
LVSV = LVEDV – LVESV
LVSV = left ventricular stroke volume; LVEDV = left ventricular end-diastolic volume; LVEDV = left ventricular end-systolic volume.
Diese Formel schätzt das aus dem linken Ventrikel ausgestoßene Volumen, berücksichtigt jedoch nicht die Richtung des Blutflusses (d.h. ob es durch die Aortenklappe und/oder die Mitralklappe fließt). Um also das Regurgitationsvolumen zu erhalten (d.h. das Volumen, das in den linken Vorhof zurückfließt) können wir das Volumen, das durch den LVOT (SVLVOT) fließt, vom gesamten LVSV subtrahieren.
Zunächst wird das Volumen berechnet, das über den LVOT fließt:
SVLVOT = FlächeLVOT × VTILVOT
Nun wird das Regurgitationsvolumen berechnet, indem das SVLVOT vom gesamten Schlagvolumen subtrahiert wird:
Vregurg = LVSV – SVLVOT
Methode 3: PISA
EROA = 2 × 𝛑 × rPISA2 × valiasing / vmax MI Jet
Vregurg = EROA × VTIMI Jet
Die Regurgitantionsfraktion (Fregurg) kann wie folgt berechnet werden:
Fregurg = Vregurg / SVtotal
SVtotal = FlächeMitralannulus × VTIMitralannulus
Andere echokardiographische Befunde bei Mitralklappeninsuffizienz
- Ein hoher Druck im linken Vorhof ergibt eine höhere E-Wellen-Geschwindigkeit
- Bei schwerer Mitralklappeninsuffizienz wird eine systolische Flussumkehr in den Pulmonalvenen beobachtet
- Der Pulmonalarteriendruck ist bei schwerer Mitralklappeninsuffizienz immer erhöht
