Atrioventrikulärer Block (AV-Block): Definition, Ursachen, Diagnose & Management
In diesem Artikel erfahren Sie mehr über die Prinzipien atrioventrikulärer (AV-) Blöcke. Es gibt drei Arten von AV-Blöcken, die als AV-Block 1. Grades, AV-Block 2. Grades und AV-Block 3. Grades bezeichnet werden. Im Folgenden folgt eine allgemeine Diskussion über AV-Blöcke mit dem Schwerpunkt auf EKG-Eigenschaften und klinischen Merkmalen. Leser, die bereits mit AV-Blöcken vertraut sind, können zu den nachfolgenden Artikeln wechseln, in denen jeder AV-Block-Typ genauer erläutert wird:
Das atrioventrikuläre (AV) Reizleistungssystem und AV-Blöcke
Das AV-System besteht aus dem Atrioventrikularknoten (AV-Knoten) und dem His-Purkinje-System. Diese Strukturen leiten den atrialen Impuls zu den Ventrikeln. Die Impulsleitung durch den Atrioventrikularknoten ist langsam. Dies erklärt sich durch die wenigen Gap Junctions in den Zellen des Atrioventrikularknoten. Kontraktile Zellen und insbesondere Purkinje-Fasern hingegen weisen eine Fülle an Gap Junctions auf, die eine schnelle Impulsleitung ermöglichen. Dennoch hat die langsame Impulsleitung durch den Atrioventrikularknoten einen physiologischen Zweck. Es verursacht eine Verzögerung, welche den Vorhöfen genügend Zeit gibt, ihr Blut in die Ventrikel zu entleeren, bevor die ventrikuläre Kontraktion beginnt.
Nach dem Verlassen des Atrioventrikularknoten setzt sich der Impuls im His-Bündel fort, das sich in den linken und rechten Tawara-Schenkel verzweigt. Der linke Schenkel ist weiter in zwei Faszikel unterteilt. Aus den Tawara-Schenkeln und Faszikeln sprießen die Purkinje-Fasern in das Myokard. Die Impulsleitung durch das Purkinje-System ist aufgrund des hohen Vorkommens an Gap Junctions sehr schnell. Durch die schnelle Impulsübertragung kann der Großteil des ventrikulären Myokards gleichzeitig (mehr oder weniger) depolarisiert werden. Dies ist wichtig, da es die Effizienz der Kontraktion optimiert. Siehe auch Abbildung 1.
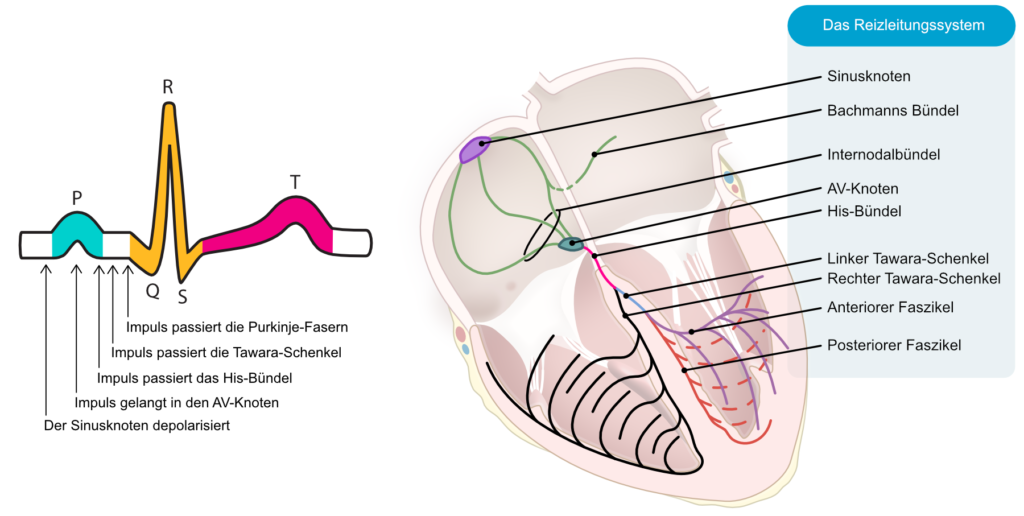
Der Atrioventrikularknoten ist stark mit sympathischen und parasympathischen Fasern innerviert. Sympathischer Input verursacht eine erhöhte Impulsleitung (bathmotrope Wirkung), während parasympathischer Input einen erhöhten Widerstand im Atrioventrikularknoten (zusätzliche Verlangsamung des Impulses) verursacht. Ein sehr starker parasympathischer Input kann zu einer vollständigen Impulsblockierung führen.
Überblick über AV-Blöcke
Die Impulsleitung von den Vorhöfen zu den Ventrikeln kann pathologisch verzögert oder sogar blockiert sein. Diese Zustände werden als atrioventrikuläre (AV-) Blöcke bezeichnet, die nach dem Grad der Blockierung unterteilt werden. AV-Blöcke ersten, zweiten und dritten Grades können alle mit dem EKG diagnostiziert werden.
AV-Block ersten Grades (Synonyme: AV-Block 1, AV-Block I, AV-Block 1. Grades)
Der Begriff Block ist in diesem Fall etwas irreführend, da ein AV-Block ersten Grades nur impliziert, dass die Überleitung abnormal langsam ist. Per Definition beträgt das PQ-Intervall >0,22 s. Alle Impulse werden jedoch an die Ventrikel weitergeleitet. Ein AV-Block ersten Grades ist selten ein schwerwiegender Zustand und kann in den allermeisten Fällen unbehandelt bleiben (Ausnahmen werden später diskutiert).
AV-Block zweiten Grades (Synonyme: AV-Block 2, AV-Block II, AV-Block 2. Grades)
Beim AV-Block zweiten Grades werden einige Impulse vollständig blockiert, was bedeutet, dass nicht auf alle P-Wellen QRS-Komplexe folgen. Der AV-Block zweiten Grades tritt in folgenden zwei Varianten auf:
- AV-Block zweiten Grades Mobitz Typ 1. Kann auch als Wenckebach-Block bezeichnet werden.
- AV-Block zweiten Grades Mobitz Typ 2.
AV-Blöcke zweiten Grades (insbesondere Mobitz Typ 2) erfordern eine Behandlung.
AV-Block dritten Grades (Synonyme: vollständiger Herzblock, AV-Dissoziation, AV-Block III, AV-Block 3)
Beim AV-Block dritten Grades werden keine atrialen Impulse an die Ventrikel übergeleitet. Die Vorhöfe und die Ventrikel sind elektrisch voneinander getrennt. Dieser Zustand wird als atrioventrikuläre (AV) Dissoziation bezeichnet. Damit die Ventrikel überhaupt eine elektrische (und damit pumpende) Aktivität haben, muss in einem ektopen Fokus (distal des Blockes) ein Ersatzrhythmus entstehen. Ein AV-Block dritten Grades ist eine sehr ernste Erkrankung, da Ersatzrhythmen möglicherweise nicht auftreten, nur vorübergehend existieren oder eine unzureichende Herzfrequenz erzeugen. Ein Herzstillstand tritt auf, wenn kein Ersatzrhythmus auftritt.
Jeder dieser AV-Block-Typen wird in separaten Artikeln ausführlich besprochen.
Symptome durch AV-Blöcke
Ein AV-Block ersten Grades ist praktisch immer asymptomatisch. Er kann Symptome verursachen, wenn die Verzögerung extrem lang ist, da die atriale und ventrikuläre Aktivität zu desynchronisiert werden kann.
Ein AV-Block zweiten Grades ist normalerweise asymptomatisch, es sei denn, es liegt ein hochgradiger Block vor (viele atriale Impulse werden blockiert). Bei diesen Patienten können eine unregelmäßige Herzfrequenz, Palpitationen, Präsynkopen oder sogar Synkopen auftreten. Dies ist jedoch ungewöhnlich (insbesondere die Synkope).
Ein AV-Block dritten Grades ist meist symptomatisch, da er aufgrund der Bradykardie eine Verringerung des Herzvolumens verursacht. Benommenheit, Dyspnoe, Angina, Schwindel, Präsynkopen oder Synkopen können auftreten. Ein Herzstillstand tritt auf, wenn kein Ersatzrhythmus besteht.
Ursachen von AV-Blöcken
AV-Blöcke treten aufgrund funktioneller oder anatomischer Blöcke im AV-System auf. Der Block kann sich im Atrioventrikularknoten, im His-Bündel, in den Tawara-Schenkeln und/oder den Faszikeln befinden. Eine Vielzahl von Zuständen kann zu AV-Blöcken führen. MacFarlane et al (Comprehensive Electrokardiology, Springer, 2010) listet folgende Bedingungen auf:
- Idiopathische Fibrose des Erregungsleitungsbahnen: Etwa die Hälfte aller AV-Blöcke ist auf eine Fibrose zurückzuführen. Dies korreliert stark mit dem Alter.
- Ischämische Herzkrankheit: 35% aller AV-Blöcke sind auf eine akute oder chronische ischämische Herzkrankheit (koronare Herzkrankheit) zurückzuführen. Alle Arten von AV-Blöcken können aufgrund von Ischämie/Infarkt auftreten. Es ist zu beachten, dass ein inferiorer Infarkt normalerweise vorübergehende AV-Blöcke verursacht (die sich innerhalb von 7 Tagen auflösen), während der Vorderwandinfarkt im Allgemeinen permanente AV-Blöcke verursacht. Der AV-Block bei Myoardiischämie/Infarkt wurde schon erläutert.
- Vagalstimulation: Der Vagusnerv verlangsamt die Herzfrequenz sowie die Leitung durch den AV-Knoten. Die vagale Aktivität ist in folgenden Situationen erhöht: Karotissinusmassage (absichtlich oder unabsichtlich), Valsalva-Manöver, akuter Schmerz und überempfindlicher Karotissinusreflex. Vagalfasern geben Acetylcholin auf AV-Knotenzellen ab, was deren Leitung verlangsamt und sogar die Leitung mit anschließender Asystole blockieren kann. In den allermeisten Fällen ist die Asystole vorübergehend.
- Strukturelle Herzkrankheit: Aortenklappenstenose, Aortenklappeninsuffizienz, Mitralklappenstenose, Mitralklappeninsuffizienz, Myokarditis, Perimyokarditis, Myokardinfarkt, Herzoperationen und Kardiomyopathie können das Reizleitungssystem schädigen und AV-Blöcke verursachen.
- Angeboren: Jeder AV-Block-Typ kann bei der Geburt auftreten.
- Hyperkaliämie, Hypokaliämie.
- Digoxin: Digoxin kan jegliche Arrhythmien und Leitungsstörungen verursachen kann, einschließlich aller AV-Block-Typen.
- Verapamil, Amiodaron, Betablocker und Fenytoin können alle AV-Blöcke verursachen.
- Hypothermie.
- Borreliose (Lyme-Borreliose, verursacht durch Borrelia spp.).
Lokalisierung der Block-Ebene
Die Lokalisierung des Blocks ist relevant, da dies Auswirkungen auf die Prognose und Behandlung hat. Je distaler (vom Atrioventrikularknoten) der Block ist, desto größer ist das Risiko der Entwicklung eines vollständigen Herzblocks (AV-Block dritten Grades). Dies liegt daran, dass die Automatizität mit der Entfernung vom AV-Knoten allmählich abnimmt. Es ist oft schwierig, das Niveau des Blocks im 12-Kanal-EKG zu lokalisieren. Es gibt glücklicherweise einige Faustregeln, die beachtet werden sollten. Der Block im AV-Block ersten Grades befindet sich meistens im Atrioventrikularknoten. Der Block im AV-Block zweiten Grades Mobitz Typ 1 befindet sich größtenteils ebenfalls im Atrioventrikularknoten. Diese AV-Block-Typen sind am gutartigsten. Der Block im AV-Block zweiten Grades Mobitz Typ 2 befindet sich meistens im His-Bündel oder distal davon. Der Block im AV-Block dritten Grades befindet sich größtenteils im Atrioventrikularknoten oder im His-Bündel.
Die QRS-Intervall kann hinzugezogen werden, um zwischen Blöcken im AV-Knoten und im His-Bündel (d.h. in der Nähe der Bifurkation des His-Bündels) zu unterscheiden. Damit die QRS-Dauer normal ist (QRS-Intervall <0,12 s), muss der Impuls das His-Bündel passieren und an beide Tawara-Schenkel weitergeleitet werden. Daher impliziert ein normales QRS-Intervall, dass sich der Block in der Nähe der Bifurkation des His-Bündels befindet. Eine verlängerte QRS-Dauer (QRS-Intervall ≥ 0,12 s) ist weniger hilfreich, da sie entweder (1) auf einen Block zurückzuführen sein kann, der distal zur Bifurkation liegt, oder (2) auf einen Block, der sich in der Nähe der Bifurkation befindet, jedoch mit gleichzeitig vorliegendem Linksschenkelblock.
Wenn die QRS-Intervall <0,12 beträgt, befindet sich der Block höchstwahrscheinlich im AV-Knoten oder im His-Bündel, was mit einer besseren Prognose einhergeht als bei breiten QRS-Komplexen. Diese sind viel wahrscheinlicher auf Blöcke zurückzuführen, die distal der Bifurkation des His-Bündels gelegen sind. Eine elektrophysiologische Untersuchung ist notwendig, um die Höhe des Blocks genau zu bestimmen, dies wird jedoch nur selten benötigt (da das Management hauptsächlich auf dem Grad des AV-Blocks basiert).
Abbildung 2 zeigt die Prinzipien der Block-Position und des QRS-Komplexes.
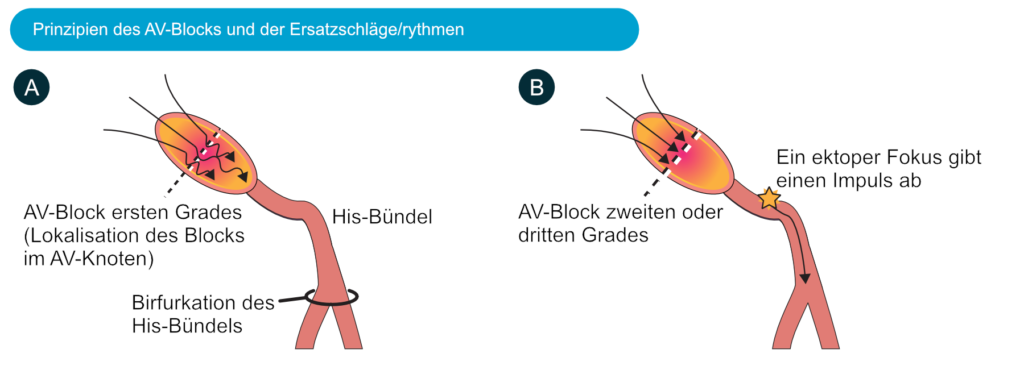
(A) In diesem Szenario werden die Impulse im AV-Knoten verzögert, aber wenn sie diesen passieren ist die weitere Reizleitung normal und die Impulse werden zu beiden Tawara-Schenkeln weitergeleitet (die ventrikuläre Depolarisation ist normal, d.h. die QRS-Dauer <0.12 s).
(B) In diesem Szenario wird der Impuls im AV-Knoten geblockt. Da die Zellen im His-Bündel Automatizität besitzen, geben sie einen Impuls ab (und etablieren, wenn notwendig, einen Ersatzrythmus), welcher sich normal durch das restliche His-Bündel ausbreitet. Die QRS-Dauer ist <0,12 s. Ist der Block allerdings hinter der Bifurkation lokalisiert, führt der ektope Fokus zu verlängerten QRS-Dauer (0,12 s oder länger).
